Utero in affitto: ginecologi, ‘tema complesso, legge aiuterebbe’
18 Marzo 2023
Procreazione assistita, con l’Ai si aprono nuovi scenari
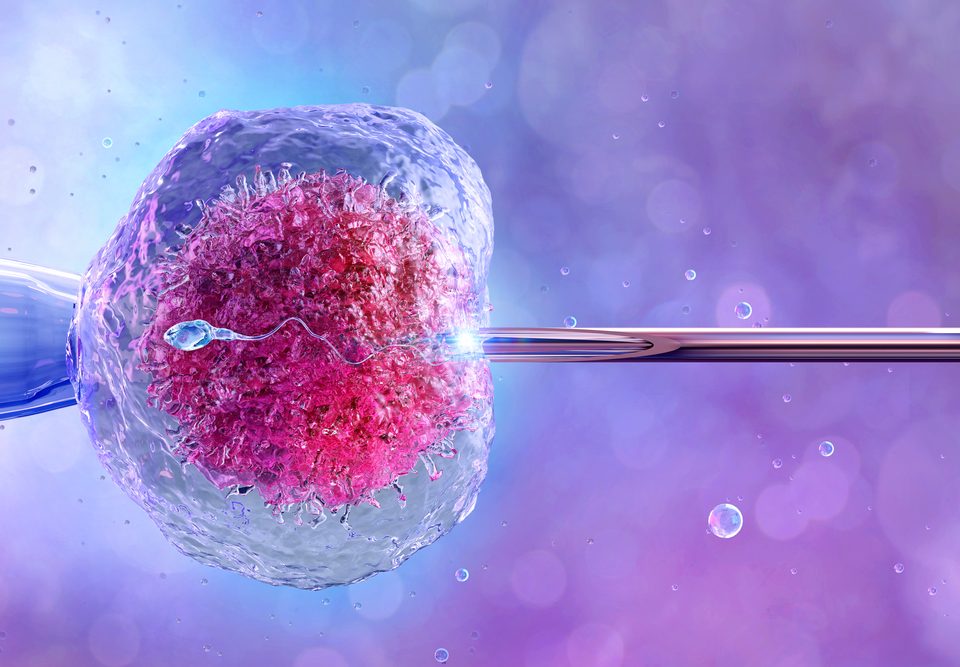
5 Maggio 2023La tecnologia ha aperto frontiere fino a poco tempo fa impensabili per la riproduzione umana. La prima fecondazione in vitro (nota in inglese come Ivf e in italiano come Fivet o Icsi), la tecnica di procreazione medicalmente assistita in cui il concepimento avviene fuori dal corpo, risale al 1978. Oggi il 2% dei nati negli Stati Uniti sono stati concepiti con la fecondazione in vitro. In Italia nel 2020 (l’ultimo anno per cui sono disponibili i dati) sono nati con tecniche di procreazione medicalmente assistita (Pma) 11.305 bambini, pari al 2,9% dei parti. La stragrande maggioranza, il 77,8%, riguardava gravidanze avvenute grazie alla fecondazione in vitro: significa che il 2,2% delle gravidanze totali sono avvenute grazie alla fecondazione extracorporea. E che quindi circa ottomila bambini in un solo anno sono nati in un modo che per i nostri nonni era impensabile.
La nuova frontiera scientifica della Pma è la Ivg, «gametogenesi in vitro», ovvero la produzione di gameti fuori dal corpo. Se nella fecondazione in vitro si prelevano i gameti (cioè spermatozoi e ovociti) dal corpo umano e si uniscono fuori dal corpo, con la Ivg sono gli stessi ovociti o spermatozoi a venire prodotti fuori dal corpo, anche a partire da cellule non riproduttive. Sembra fantascienza, ma per le cavie è già realtà: nel 2016 due scienziati giapponesi, Katsuhiko Hayashi e Mitinori Saitou, hanno fatto nascere dieci topolini a partire dalle cellule di una coda di topo trasformate in cellule staminali e poi riprogrammate come ovociti. Emily Witt, sul New Yorker, racconta i tentativi di sviluppare questa tecnologia per l’uso umano. Witt è l’autrice di Future sex, un bel libro (edito in Italia da Minimum Fax) sulle prospettive aperte dalla nuova libertà sessuale, che include anche una parte su come le nuove tecnologie e la cultura digitale hanno cambiato il nostro modo di fare sesso. Ora si interessa del loro impatto sul modo in cui facciamo figli. «L’esperimento giapponese potrebbe cambiare la scienza della riproduzione umana» scrive Witt. Un tema delicatissimo, visto le numerose implicazioni etiche che comporta.
Infertilità femminile
L’interesse per l’Ivg deriva dalla centralità per gli ovociti per quanto riguarda la fertilità e — soprattutto — l’infertilità femminile. Ottenere ovociti per la fecondazione in vitro, un mercato che vale 23 miliardi di dollari all’anno in tutto il mondo, è infatti costoso, difficile e gravoso per le donne. E l’età sempre più avanzata in cui le donne fanno figli fa sì che sempre più frequentemente non riescano a rimanere incinte senza la Pma o non riescano a rimanere incinte con i loro ovuli. L’età media al parto delle donne in Italia è di 32,4 anni (32,8 se si escludono le straniere), segno che sono sempre di più quelle che hanno figli dopo i 35 anni. Ma la fertilità femminile, cioè il numero e la qualità degli ovociti, diminuisce drasticamente dopo i 34 anni. «Se si potessero ricavare ovuli umani maturi dalle cellule della pelle di una persona, si eviterebbero la maggior parte dei costi, quasi tutti i disagi e tutti i rischi della fecondazione in vitro» afferma il bioeticista Henry Greely in La fine del sesso e il futuro della riproduzione umana (edito in Italia da Codice edizioni).
Creare un ambiente artificiale
Witt racconta che l’azienda Conception Biosciences sta provando a fare proprio questo e non è lontana dall’arrivare a una tecnica efficace. Altri scienziati, per esempio quelli dell’Università di Harvard che lavorano con la start-up biomedica Gameto, stanno lavorando per creare un ambiente artificiale (anch’esso extracorporeo) in cui cellule uovo immature, più facili da prelevare, possano arrivare a maturazione. Secondo gli esperti della Società americana per la medicina riproduttiva è solo una questione di tempo. Le applicazioni teoricamente possibili della Ivg vanno ancora oltre.
L’esperimento con i topi
«A marzo Hayashi (uno degli scienziati giapponesi inventori della Ivg), che al momento non sta cercando di creare un ovulo umano, ha fatto un altro annuncio: il suo laboratorio aveva ripetuto il processo di Ivg nei topi, ma questa volta aveva prodotto embrioni fecondati le cui cellule uovo erano state sviluppate utilizzando cellule staminali di topi maschi – “topi con due papà”, come recitava il titolo di Nature. I futuristi hanno ipotizzato possibilità più ampie, come un embrione formato con il Dna di quattro persone anziché due, o addirittura un cosiddetto “unibambino”, il risultato di una persona che si riproduce con se stessa. In un ambito meno ipotetico, la gametogenesi in vitro potrebbe avere applicazioni nell’allevamento del bestiame e un giorno potrebbe avere un ruolo nella conservazione delle specie in via di estinzione: un gruppo di scienziati, tra cui Hayashi, ha cercato di utilizzare il metodo per generare uova dal rinoceronte bianco settentrionale, una specie di cui rimangono solo due femmine» spiega Witt.
Implicazioni etiche
Le implicazioni etiche sono ovviamente enormi ed è necessario affrontarle. Secondo alcune delle scienziate intervistate da Witt, però, è la stessa ricerca sulla Ivg a essere eticamente discutibile: la considerano una distrazione sulla ricerca delle cause dell’infertilità. La maggior parte della ricerca è concentrata sulle tecniche di fecondazione assistita perché sono quelle più lucrative: molti aspiranti genitori sono disponibili a fare di tutto pur di avere figli. «Negli ultimi quarant’anni, un’enorme quantità di fondi per la ricerca, di dollari dei consumatori e di sussidi governativi sono stati destinati a questa industria, e non solo in questo Paese. Se anche solo una minima parte di questi fondi fosse stata destinata a rispondere ad alcune delle domande fondamentali di cui stiamo parlando, non saremmo qui a parlarne» dice Jennifer Garrison, neuroscienziata del Center for Reproductive Longevity and Equality (Centro per la longevità e l’uguaglianza riproduttiva). I meccanismi che regolano la fertilità umana e la menopausa, sostengono Garner e gli altri critici dell’industria della riproduzione, sono invece molto meno studiati. «Se dovessi riassumere quello che stiamo facendo, vorrei che l’invecchiamento del sistema riproduttivo femminile fosse sincronizzato con quello del resto del corpo. Se riusciamo a farlo, avremo un impatto straordinario e profondo sulla salute generale, per non parlare della fertilità» dice invece Garrison della ricerca del suo Centro. È il vecchio problema dei pregiudizi di genere della medicina: la salute delle donne è da sempre meno studiata di quella degli uomini.
Legge italiana
L’approccio italiano a questo tipo di tecniche e ai dilemmi etici che comportano è stato prevalentemente quello di vietarle. La legge 40 del 2004, per esempio, proibiva la fecondazione eterologa, cioè con l’uso di ovociti o spermatozoi di donatori. Per anni le coppie che dovevano fare l’eterologa sono state costrette all’esilio procreativo: ad andare all’estero nei Paesi in cui era legale. La Corte costituzionale alla fine ha abrogato il divieto, ritenendo che fosse contrario alla Costituzione e al diritto alla salute, senza che la politica fosse capace di trovare una soluzione alternativa al semplice vietare. L’avanzamento della medicina porrà sempre più spesso questioni di questo tipo e dovremo imparare ad affrontarle.
ARTICOLO PUBBLICATO SU https://27esimaora.corriere.it/23_aprile_20/ DI ELENA TEBANO
FOTO https://www.technologyreview.it/